
Ортопедія-травматологія
Ортопедія
Прийом лікаря-ортопда відбувається у львівському медичному центрі Дельта Мед.
Запис на консультацію та прийом до ортопеда за номером телефону +38 (073) 740-3-740 або за формую нижче.
Лікарі-ортопеди у львівському медичному центрі


Максимович Олег Олегович
Лікар ортопед травматолог

Сенюк Юрій Ігорович
Лікар ортопед травматолог вищої категорії
Опорно-руховий апарат – це каркас всього організму. Саме тому візити до лікарів-ортопедів є обов’язковими для дітей з самого народження. Лікарі-ортопеди займаються діагностикою, профілактикою та лікуванням всієї кістково-м’язової системи, а разом з нею і суглобами, зв’язками та сухожиллями.
Ортопедія тісно пов’язана з травматологією – розділом клінічної медицини, що вивчає пошкодження опорно-рухового апарату. Адже втрата його форм та функцій – це основна причина звернень в клініки та лікувальні заклади.
Консультації ортопедичні:
- Ортопедичні консультації для дорослих в Медичному центрі Дельта Мед
- Проводить ортопедичні консультації в області ортопедії та травматології опорно-рухового апарату з питань:
- остеохондрози та остеоартрити всіх суглобів
- спортивні травми
- дефекти стопи і деформації
- ревмато ортопедії
- онкологія рухової системи
- захворювання хребта
- захворювання суглобів
- травматологія органів руху
- подагра
- гігроми різної локалізації
- запалення в гомілково-ступневих суглобах
- запалення в колінних суглобах
- ревматоїдний артрит
- системні захворювання хрящової тканини
- сильна біль в ділянці попереку, ліктьової та кульшової зон
З точки зору консультацій, спеціаліст-ортопед і травматолог:
- проводить детальне інтерв’ю з пацієнтом
- встановлює чіткий діагноз на основі інструментально-діагностичних методів,
- призначає варіанти лікування
Правила запису на консультацію
- Час призначення призначений індивідульно.
- Час очікування може бути довшим.
- Кожен випадок є індивідуальним, лікар присвячує стільки часу кожному пацієнтові, скільки вимагає специфіка захворювання.
Діагностика:
В Медичному центрі Дельта Мед ми виконуємо ультразвукові дослідження:
Ультразвукове дослідження
Ортопедичний ультразвук – це не інвазивний метод діагностики в ортопедії та травматології опорно-рухового апарату, що дозволяє проводити точні дослідження м’яких тканин і кісткових контурів опорно-рухового апарату. Дослідження характеризується високою точністю і важливий при виявленні навіть дуже малих змін. При ультразвуковому дослідженні можна також оцінити кровотік через окремі структури, діагностувати патологічне кровопостачання і запалення. Важливою особливістю дослідження є можливість проведення динамічної оцінки, тобто під час руху досліджуваних структур. Ультразвук дозволяє проводити точні малі операції, пункція гематоми, всі типи ін’єкцій і прицільна подача медикаментів під контролем УЗД.
Ультразвукове дослідження безболісне і може проводитися незалежно від віку пацієнта.
Він також може повторюватися багато разів, не турбуючись про те, щоб піддати пацієнту шкідливе випромінювання.
УЗД коліна
Показаннями для проведення ультразвукового дослідження колінного суглоба є всі види спортивних травм та дегенеративні зміни: здуття навколо колінного суглоба, деформація суглоба, ревматичні захворювання, травми сухожиль, зв’язок, стійкі набряки м’язів.
Ультразвукове дослідження колінного суглоба дозволяє оцінити навколишні і внутрішньосуглобові структури, такі як:
зв’язки – сакральний фронт і задній, медіальний і бічний колатеральний, капсула суглоба, суглобовий хрящ, латеральний і медіальний меніск, підколінна ямка.
УЗД кульшового суглоба
Показаннями для ультразвукового дослідження кульшового суглоба є біль, вивих кульшового суглоба. Це дозволяє оцінити посттравматичні зміни, запалення або дегенеративні стани і знайти вільні тіла, які залишаються невидимими на рентгенівських знімках. Це допоміжний метод у діагностиці можливих патологій кульшового суглоба.
Під час обстеження оцінюються наступні:
тазостегновий суглоб, ексудат, синовіальна гіперплазія, синовіальної васкуляризації, контурів головки та шийки стегнової кістки , великого вертлюга, зв”язкового апарату, суглобів сухожилків сідничних м”язів, стегна та великогомілкової кістки, пахового каналу, м’язових аддукторів.
УЗД гомілковоступневого суглоба
Показаннями для проведення ультразвукового дослідження гомілковостопного суглоба є зв’язково-капілярні травми гомілковостопного суглоба, розтягування або розтягування, травми ахіллового сухожилля, тенозиновіти і зміни м’яких тканин навколо щиколотки.
Діагностика дозволяє оцінювати:
Ахіллове сухожилля, передні і задні сагітальні зв’язки, трикуспідальні сухожилля, бурса, безперервність структури та оцінка ексудату.
УЗД плечового суглоба
Обстеження полягає в оцінці структур плечового суглоба, плечово-ключичного суглоба і навколишніх м’яких тканин. Метод чудово показує рідину суглоба. В ортопедичній діагностиці плечове ультразвукове дослідження та рентгенівські методи доповнюють один одного.
Ультразвукове дослідження плечового суглоба показує м’які тканини, тобто хрящ:
капсула суглоба, синовіальна оболонка, ротаторна манжета, бурса, сухожилля голови довгого біцепса, зв’язки ворон-плеча і коракокарпа, м’язи плечової зони.
УЗД ліктьового суглоба
Показаннями до ультразвукового дослідження ліктьового суглоба є посттравматичні зміни, дегенеративні зміни, тенісний лікоть, лікоть гольфіста, бурсит.
Під час обстеження оцінюються наступне:
порожнини суглобів, загальні розгиначі сухожилля і згиначі, кільцеві зв’язки, ліктьові і променеві дистальні анастомози, сухожилля м’язів тулуба, ліктьовий нерв, м’язи, сухожилля з причепами, тулуб, фасцію, бурсу, сухожильні оболонки.
Лікування:
- Ефективне, сучасне медикаментозне лікування
- Застосування сучасних препаратів для місцевого медикаментозного лікування
- Накладення функціональних, комфортних фіксуючих пов’язок (м’яких і жорстких)
- При необхідності, закрите вправлення переломів в умовах адекватної анестезії – без болю і стресу високоякісні імпланти
- Плазмоліфтінг суглобів
- Введення препаратів PRP
- Введення колагену контрактурі Дюпюітрена
- Параартиулярне ведення препарату
- Діагностичні пункції
- Закрита репозиція перелому кісток кисті або стопи
- Закрита репозиція перелому кісток передпліччя або гомілки
- Закрита репозиція перелому кісток з фіксацією спицею
- Вправлення вивиху суглобів кисті або стопи
- Вправлення вивиху великих суглобів
- Внутрішньосуглобове введення лікарських засобів (без вартості медикаментів)
- Периартикулярне введення лікарських засобів (без вартості медикаментів)
- Паравертебральне введення лікарських засобів (без вартості медикаментів)
- Навколосухожилкова ін’єкція
- Кінезотейпування
- Блокада при підошовному фасциїті, епікондиліті
- Блокада при міжреберній невралгії
- Епідуральна сакральна блокада
- Пункція суглоба
- Пункція обмежених рідинних утворень (гігрома, серома, гематома, тощо)
- Дренування
- Розтин гематоми
- Іммобілізація скотчкастом
- Накладання імобілізуючої гіпсової пов`язки
- Накладання м’якої пов’язки на плечовий пояс (Дезо, Дельбе)
- Накладання м`якої фіксуючої пов`язки, пластирна фіксація (без вартості ел. бинта)
- Зняття пов’язки скотчкаст
- Зняття гіпсової пов’язки
- Зняття циркулярної гіпсової пов’язки
Сучасні методи лікавання в ортопедії:
PRP – що це ?
Технологія PRP у своїй методиці використовує внутрішньо суглобове введення власної плазми (тромбоцитарний фактор росту), а з її допомогою досягається ремодуляції суглобового хряща, менісків, зв’язок і сухожиль.
PRP-терапія (плазмоліфтінг, плазмопластіка) – процедура в результаті якої, відбувається лікування власною плазмою крові, збагаченої тромбоцитами. Це одна з найсучасніших методик лікування суглобів, зв’язок, кісток, сухожиль.
PRP-терапія (Platelet Rich Plasma) – інноваційна технологія при якій, вводять плазму збагачену тромбоцитами пацієнта. Плазма – це рідка частина крові, яка в собі містить ряд вітамінів, білки, ферменти, гормони і інші корисні речовини. Також до складу плазми входять фактори росту, які активують ріст клітин, їх оновлення. В результаті такого впливу прискорюється загоєння ран, а наявний запальний процес усувається.
PRP-терапія – це новітня методика, в якій застосовують ін’єкційну форму плазми.
При яких захворюваннях застосовується PRP-терапія?
- Артроз.
- Коксартроз.
- Розриви, надриви зв’язок та м’язів.
- Тендопатія сухожиль.
- Запальні процеси в суглобах.
- Артрит, остеоартрит.
- Остеоартрози.
- Періартрит.
- Фасції підошовний.
Застосування PRP-терапії в ортопедії
У сучасній ортопедії, плазма, збагачена тромбоцитами (PRP), застосовується для як найшвидшого відновлення сухожиль і зв’язок, які були пошкоджені, для прискорення процесу відновлення хрящової тканини при артритах різного походження (травматичний, або пов’язаний з дегенеративними процесами), для усунення больових відчуттів при травмах . Після проведення PRP-терапії прискорюється загоєння травм без використання будь-яких препаратів, знижується ймовірність хірургічного втручання.
У PRP методикою суміщені природні здібності організму до самовідновлення і передові інноваційні технології, які служать на благо медицини. У процесі швидкого загоєння ран, травмованих сухожиль і при переломах кісток з великим успіхом застосовується PRP-терапія в різних європейських і світових клініках.
Принцип PRP-терапії
В основі методу лежить використання власної крові пацієнта. З неї за допомогою спеціальної методики витягають тромбоцити (тромбоцитарную аутоплазмой) і змішують з невеликим обсягом плазми. Далі отриману суспензію вводять в порожнину ураженого суглоба, м’яз, або іншу тканину, яка має потребу в допомогу. Вся процедура при необхідності може проводитися під контролем УЗД, це забезпечує введення препарату з великою точністю безпосередньо в уражене місце. Маніпуляція проводиться із застосуванням місцевої анестезії і по тривалості становить близько 15 хвилин.
Вміщені в PRP «фактори росту» провокують інтенсивне відновлення ураженої ділянки тканини суглобів, зв’язок, сухожиль. Це може бути не тільки хрящова тканина, або тканину зв’язок, але і м’язи, кістки і суглобова рідина. Одним із прикладів є той факт, що при порізі пальця, організм направляє до місця травми величезна кількість тромбоцитів. Застосовуючи PRP-терапію, ми концентруємо тромбоцити, а відповідно і «чинники зростання», що сприяють швидкому одужанню. Організм людини має на озброєнні унікальну функцію самовідновлення, а в сукупності з препаратом, який містить концентровані тромбоцити природна потенціал збільшується, що призводить до швидкого загоєнню і відновленню уражених тканин.
Чого можна очікувати в результаті PRP терапії?
- Зниження спазму м’язів.
- Зняття больового синдрому.
- Тканина опорно-рухового апарату відновиться значно швидше, ніж очікувалося.
- Зменшиться період реабілітації після оперативних втручань, протезування, травм.
- Чи збільшиться амплітуда рухів в суглобі.
- Бак наслідок всіх цих процесів, безперечно, поліпшується якість життя пацієнта.
PRP-терапія може бути альтернативним методом, який не травматичний і може давати хороші результати, що в подальшому може виключити необхідність оперативного втручання.
Кінезіотейпування – це ?
Кінезіологічне тейпування – ефективний, безпечний метод відновлення м’язів
Кінезіотейпування (кінезіологічне тейпування) – це спосіб лікування різних захворювань і травм організму за допомогою аплікацій спеціальних еластичних пластирів (кінезіотейпів). Кінезіотейпування допомагає розслабити перенавантажені м’язи та пришвидшити їхнє відновлення.
Це ефективний, безпечний і простий метод лікування, що полягає в накладенні еластичних аплікацій зі спеціального матеріалу – кінезіотейпу.
Тейпи забезпечують правильну роботу м’язів, зменшення набряку, болю, без обмежень руху. Вони володіють гіпоалергенними властивостями, а також структура пластиру дозволяє використовувати його не тільки в сухих умовах, а й у воді.
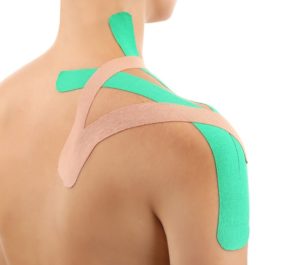
Цей метод розроблений командою японських вчених, очолював яку доктор Кензо Касе в 70-х роках XX століття, і вже більше 20 років застосовується по всьому світу, але в Україні став відомий зовсім недавно.
Суть методу кінезіотейпування
Суть методики полягає в тому, що до хворого місця (розтягнутого м’яза, сухожилля або гематоми) особливим способом приклеюється тейп довжиною кілька десятків сантиметрів і шириною 5-10 см. В основі методу лежить регуляція м’язового скорочення, больової чутливості та мікроциркуляції, що модифікуються за допомогою аплікацій кінезіотейпами. При наклеюванні стрічок лікар вибирає силу натягу та напрямок тейпів у залежності від діагнозу. Кінезіотейпи не обмежують рухів.
Ефект від кінезіотейпінгу
Пацієнт відчуває полегшення відразу після приклеювання стрічки. Ефект проявляється найсильніше протягом 5 днів, потім зменшується.
Метод кінезіотейпування стабілізує м’язи, суглоби та зв’язки, активізує внутрішні сили організму для одужання. Завдяки цьому кінезіотейпінг полегшує рух рук і ніг, збільшує їх амплітуду, сприяє розслабленню м’язів. Процедура нормалізує кровообіг, сприяє розсмоктуванню гематом, знімає набряк і запалення при остеохондрозі, артрозі.
Переваги методу кінезіотейпування:
- зміцнює тонус м’язів;
- зменшує больовий синдром;
- зменшує набряки;
- прискорює загоєння ран і розсмоктування гематом;
- поліпшує стабілізацію і функцію суглобів, за допомогою впливу на м’язово-зв’язковий апарат суглоба.
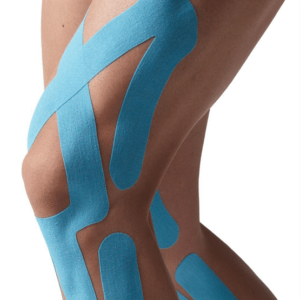
Травмований м’яз запалюється та опухає, через це зменшується відстань між шкірою і м’язом. Це уповільнює відтік лімфатичної рідини, чинить тиск на больові рецептори і викликає м’язовий біль.
Тейп піднімає шкіру над ураженою ділянкою, полегшує циркуляцію крові, міжклітинної рідини та лімфи. Кінезіотейпінг стимулює нервові рецептори та зменшує біль.
Клінічні ефекти від застосування кінезіотейпів:
- зняття болю в області спини;
- зменшення вираженості больового синдрому;
- полегшення міофасціальних больових синдромів;
- зміна рухового патерну;
- зняття головного болю, пов’язаного з патологією шийного відділу хребта;
- лікування артрозів та артритів;
- поліпшення мікроциркуляції крові та лімфовідтоку;
- зняття компресійно-ішемічних нейропатій;
- надання тонусу м’язам або їх розвантаження;
- профілактика спортивного та професійного травматизму;
- полегшення болів при сколіозі;
- реабілітація травм опорно-рухового апарату.
Види кінезіотейпування
Існує два види кінезіотейпування:
- м’язово-фасціальний кінезіотейпінг, використовується для релаксації чи тонізації м’язів, від напряму та сили натягу кінезіотейпу залежить ефективність застосування;
- коригуючий кінезіотейпінг, використовується при функціональних, а також механічних порушеннях м’язів, сухожиль, зв’язок і лімфатичних судин.
Показання для кінезіотейпування:
- біль у спині (шийному, грудному, поперековому відділах);
- травми опорно – рухового апарату;
- закриті травми м’яких тканин;
- корекція нестабільності суглобів;
- наслідки ортопедичних операцій;
- остеохондроз;
- нестабільність хребетних сегментів;
- м’язова недостатність;
- сполучнотканинні дисплазії;
- остеопороз;
- артрози;
- артрити;
- грижі міжхребцевих дисків;
- головні болі;
- плоскостопість та інші деформації стоп;
- венозна недостатність і лімфостаз.
Курс кінезіотейпінгу може тривати від тижня до декількох місяців. Уже через кілька хвилин після правильного приклеювання тейпу відчувається полегшення болю і збільшення обсягу руху хворої кінцівки.
Кінезіотейпування не рекомендується людям з чутливою шкірою або алергією. Поверхневий натяг тейпу в цих випадках може викликати на шкірі, мікротравми, утворення здуття або синці.
